Ung thư tuyến giáp: Phương pháp điều trị, tiên lượng sống và theo dõi nguy cơ
Theo thống kê, trên thế giới cũng như ở Việt Nam, ung thư tuyến giáp chỉ chiếm khoảng 1-2% trong tất cả các loại ung thư nhưng chiếm đến 90% ung thư của các tuyến nội tiết.
Theo GLOBOCAN 2008, ung thư tuyến giáp đứng hàng thứ 9 trong số các loại ung thư. Đối với nữ giới, có khoảng hơn 160.000 ca mới mắc hàng năm. Đối với nam giới, có gần 50.000 ca mới mắc hàng năm.
Việt Nam nằm trong nhóm các nước có tỉ lệ mắc ung thư tuyến giáp cao, tỷ lệ mắc nam/nữ là 1/3.
I. Điều trị ung thư tuyến giáp
Điều trị ung thư tuyến giáp trạng dựa vào từng thể loại mô bệnh học cụ thể. Bao gồm phẫu thuật, điều trị I131, liệu pháp hormon thay thế, xạ trị ngoài, hóa trị, điều trị đích.
Tuy nhiên, đối với điều trị ung thư tuyến giáp, phẫu thuật đóng vai trò quan trọng nhất. Phẫu thuật cắt toàn bộ tuyến giáp kết hợp với nạo vét hạch cổ hiện nay vẫn là phương pháp điều trị tối ưu nhất.
Còn điều trị I131 là phương pháp điều trị bổ trợ giúp tiêu diệt những tế bào ung thư còn sót lại hoặc những tổn thương di căn xa.
Điều trị hormon thay thế giúp duy trì bệnh ổn định, kéo dài thời gian xuất hiện tái phát.
Xạ trị ngoài và hóa chất ít có giá trị với ung thư tuyến giáp thể biệt hóa, thường được sử dụng đối với ung thư tuyến giáp thể không biệt hóa và ung thư tuyến giáp thể tủy.
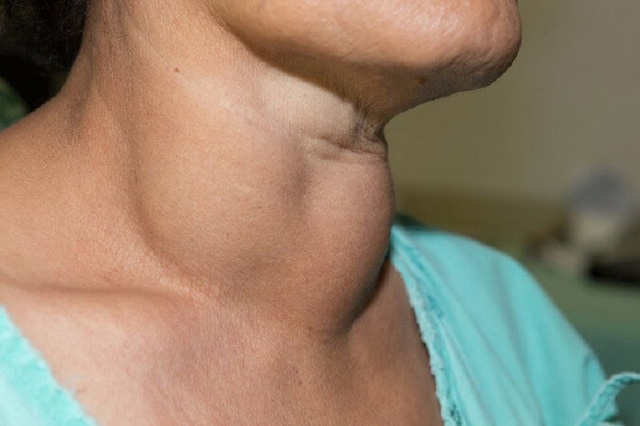
Hình ảnh ung thư tuyến giáp.
1. Phẫu thuật trong ung thư giáp trạng
1.1. Với ung thư tuyến giáp biệt hóa
Chỉ định cắt giáp toàn bộ trong những trường hợp sau:
-
Có tiền sử tia xạ vùng cổ
-
Tuổi lớn hơn 45 tuổi
-
Khối u đánh giá T3, T4 (u phá vỡ vỏ bao giáp hoặc xâm lấn các cơ quan lân cận)
-
Có tổn thương thùy đối diện (u đa ổ)
-
Có di căn hạch cổ
-
Có di căn xa
-
Ung thư tuyến giáp tái phát
Ngoài những trường hợp chỉ định cắt giáp toàn bộ, bệnh nhân được chỉ định cắt giáp gần toàn bộ hoặc cắt thùy và eo giáp.
Vét hạch cổ trong ung thư giáp trạng biệt hóa được chỉ định là phương pháp vét hạch cổ chọn lọc, chỉ vét những hạch sờ được thấy trên lâm sàng, trên các phương tiện chẩn đoán hình ảnh và thăm khám kiểm tra đánh giá tổn thương trong phẫu thuật.
1.2. Với ung thư tuyến giáp thể tủy
Với loại ung thư này, do tỉ lệ tổn thương đa ổ cao, mức độ ác tính, tỉ lệ tái phát tại chỗ cao và thường có di căn hạch vùng từ giai đoạn sớm.
Do đó phương pháp điều trị là cắt tuyến giáp toàn bộ, cùng vét hạch cổ và xạ trị bổ trợ.
1.3. Với ung thư giáp trạng không biệt hóa
Chỉ định cắt giáp toàn bộ, vét hạch cổ triệt căn nếu như còn khả năng phẫu thuật trên cơ sở đánh giá giai đoạn trước phẫu thuật kĩ càng.
Tuy nhiên thể mô bệnh học này thường đến viện ở giai đoạn muộn và không còn khả năng phẫu thuật nên đôi khi buộc phải sử dụng các phẫu thuật điều trị triệu chứng như mở khí quản hay mở thông dạ dày sau đó chỉ định tia xạ và hóa trị.
1.4. Một số biến chứng sau phẫu thuật:
Chảy máu, tổn thương thần kinh quặt ngược thanh quản, hạ can xi máu, nhiễm trùng, tổn thương thực quản hoặc tổn thương khí quản là biến chứng hiếm gặp.
2. Điều trị I131
Thường điều trị bằng I131 (RAI - Radioactive iodine). Chỉ định cho các trường hợp ung thư tuyến giáp trạng biệt hóa còn sót bệnh sau phẫu thuật, bệnh đã di căn xa và các trường hợp ung thư đã xâm lấn tại chỗ. Trước khi điều trị bằng RAI, bệnh nhân phải được phẫu thuật cắt bỏ toàn bộ tuyến giáp, bệnh nhân không được điều trị nội tiết sau phẫu thuật để đảm bảo iod có thể tập trung được vào tế bào u cùng với TSH nội sinh đạt được nồng độ cao nhất.
Liều RAI thường dùng từ 50-150 miCu tùy theo kích thước và mức độ xâm lấn của u.
Điều trị xạ trị ngoài trong ung thư tuyến giáp trạng biệt hóa còn hạn chế được chỉ định xạ trị tiền phẫu hoặc cho các trường hợp độ tập trung I131 là không có hoặc rất ít, khi chụp xạ hình tuyến giáp( Scintigraphie).
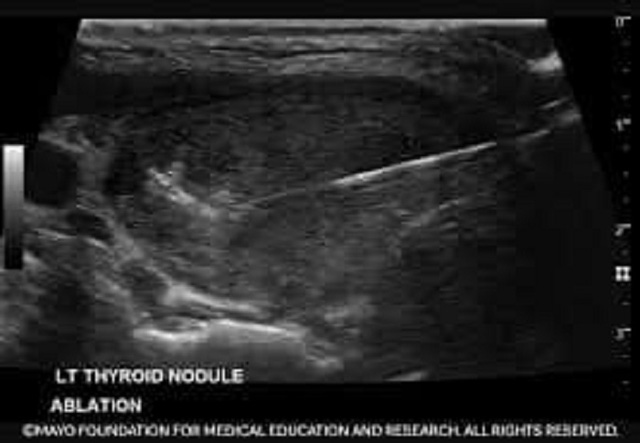
Hình ảnh siêu âm ở bệnh nhân ung thư tuyến giáp.
3. Liệu pháp hormon thay thế
Bình thường các tế bào tuyến giáp phát triển và sản sinh hormon phụ thuộc vào hormon tuyến yên TSH. Tuyến yên chế tiết TSH lại phụ thuộc vào hormon tyến dưới đồi TRH.
Khi nồng độ các hormon tuyến giáp trong máu cao sẽ làm tuyến dưới đồi giảm sản sinh TRH, qua đó làm tuyến yên giảm sản sinh TSH và làm tuyến giáp giảm sản sinh T3 –T4.
Liệu pháp hormon thay thế bổ sung lượng T3- T4 ngoại sinh, giúp tạo nên nồng độ cao các hormon này trong máu, gián tiếp thông qua tuyến dưới đồi và tuyến yên là giảm hoạt động và phát triển của các tế bào tuyến giáp trong cơ thể và làm giảm lượng T3- T4 nội sinh.
4. Một số phương pháp khác
4.1 Xạ trị ngoài
- Trong ung thư tuyến giáp biệt hóa chỉ định xạ trị là rất hạn chế bởi tế bào ung thư của thể này ít nhậy cảm với xạ.
- Chỉ định cho các trường hợp phẫu thuật không lấy hết được tổ chức ung thư, có nguy cơ tái phát hoặc những bệnh nhân tái phát, di căn tại những vị trí tổn thương không cắt bỏ được.
- Liều tia thường 50-60 Gy bao gồm vùng tuyến giáp, hạch cổ và trung thất.
- Trong ung thư tuyến giáp thể tủy và thể không biệt hóa, xạ trị lại có vai trò rất quan trọng.
- Sau phẫu thuật, xạ trị bổ trợ được chỉ định gần như bắt buộc với mục đích kiểm soát tái phát tại chỗ và hệ thống hạch.
4.2. Hóa trị
Thường chỉ được chỉ định trong ung thư tuyến giáp không biệt hóa. Có thể hóa trị đơn thuần hoặc điều trị hóa xạ đồng thời.
4.3. Điều trị đích
Hiện nay trên thế giới có nhiều nghiên cứu đã được công bố chứng tỏ vai trò của các thuốc điều trị đích trong ung thư tuyến giáp biệt hóa giai đoạn di căn xa và ung thư tuyến giáp thể tủy cũng như thể không biệt hóa. Theo NCCN (The National Comprehensive Cancer Network), một số thuốc điều trị đích đã được Cơ quan Quản lý Thực phẩm và Thuốc Hoa Kỳ ( FDA) phê chuẩn sử dụng trong ung thư giáp trạng như một yếu tố kháng TKI trong giai đoạn tiến triển tại chỗ không có khả năng phẫu thuật hoặc giai đoạn di căn xa như sorafenib, pazopanib, carbozopanib.
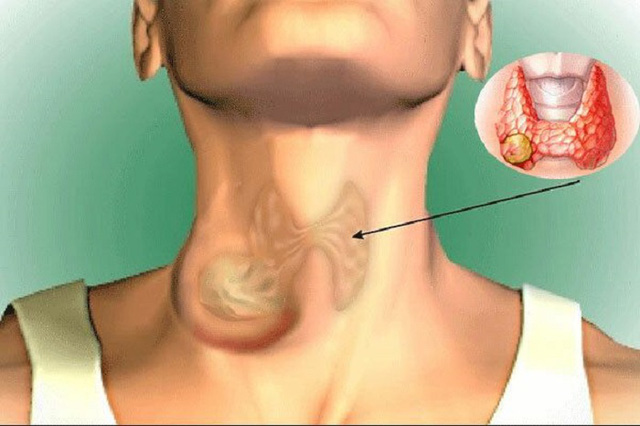
Ung thư tuyến giáp ở nam giới thường ác tính hơn so với nữ giới.
II. Một số yếu tố tiên lượng và theo dõi của ung thư tuyến giáp
Yếu tố tiên lượng sống của bệnh nhân phụ thuộc vào nhiều yếu tố. Và tỷ lệ sống thêm theo mô bệnh học cụ thể như sau:
- Thể nhú sống sau 10 năm là: 74%-93%.
- Thể nang sống sau 10 năm là: 43%-90%.
- Thể tủy sống sau 5 năm là: 40%.
- Thể không biệt hóa sau 5 năm là dưới 5%.
1. Các yếu tố tiên lượng
Trên thế giới có nhiều nghiên cứu về yếu tố tiên lượng của ung thư tuyến giáp, các tác giả đã đưa ra nhiều hệ thống phân loại các nhóm yếu tố tiên lượng.
- Tuổi: Tuổi của bệnh nhân khi được phát hiện bệnh cũng là một yếu tố tiên lượng quan trọng. Người ta nhận thấy tỷ lệ tái phát và tử vong cao thường thấy ở những bệnh nhân trên 40 tuổi. Ở những bệnh nhân cao tuổi, khối u tiến triển nhanh, tỷ lệ di căn cao và thể mô bệnh học thường ác tính. Trẻ em trên 10 tuổi hoặc thanh thiếu niên thường có tiên lượng tốt, ngay cả khi khối u khi được phát hiện đã lan rộng hoặc đã có di căn xa. Trẻ em dưới 10 tuổi bệnh thường tiến triển và nguy cơ tử vong cao hơn trẻ trên 10 tuổi.
- Giới: Ung thư tuyến giáp ở nam giới tỷ lệ ác tính cao hơn so với nữ giới.
- Kích thước khối u: Kích thước u là một yếu tố có liên quan đến tiên lượng bệnh. Những u có kích thước lớn có nguy cơ di căn hạch cổ cao hơn so với tổn thương vi ung thư.
-Tính chất đa ổ của khối u: Một số tác giả cho rằng u đa nhân trong ung thư tuyến giáp thể nhú thường có hiểu hiện lan rộng theo đường bạch huyết, di căn tới hạch lympho, tái phát tại chỗ và di căn xa.
-Xâm lấn mạch máu: U xâm lấn mạch máu chưa được phân tích chi tiết như một yếu tố tiên lượng bệnh trong ung thư tuyến giáp, đặc biệt trong ung thư thể nhú. Gardner (2000) nhận thấy: những khối u có xâm lấn mạch máu trong và ngoài tuyến giáp thường có tỷ lệ di căn xa và tái phát cao.
-Sự lan rộng của khối u: Những khối u đã phá vỡ bao tuyến lan ra các tổ chức lân cận thường có tiên lượng kém hơn các khối u còn khu trú trong tuyến.
-Độ mô học của khối u: Độ mô học phụ thuộc vào typ mô học. Hầu hết ung thư tuyến giáp thường gặp ở thể biệt hóa (thể nhú hoặc thể nang). Trong ung thư tuyến giáp thể nhú, một số phân typ được coi là yếu tố không thuận lợi như ung thư biểu mô nhú biến thể nang, typ tế bào trụ hay có đột biến gen BRAF.
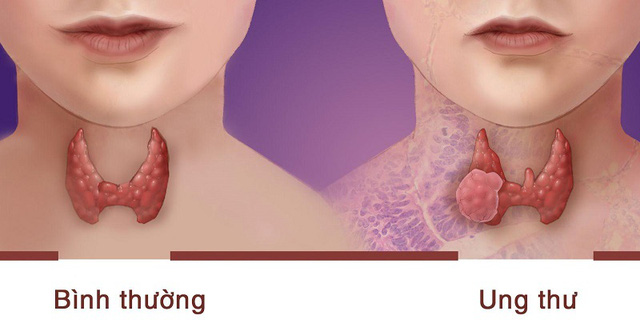
HÌnh ảnh tuyến giáp bình thường và tuyến giáp ung thư.
-Tình trạng di căn: Hạch di căn thường gặp trong ung thư tuyến giáp thể nhú. Tỷ lệ di căn hạch cổ trong ung thư tuyến giáp thể nhú có thể cao tới 80%. Di căn hạch cổ là yếu tố dự báo về tái phát và tỷ lệ tử vong cao. Khi khối u phá vỡ vỏ bọc xâm lấn mạch máu, xâm lấn tổ chức lân cận thì khả năng xuất hiện di căn xa sẽ cao hơn. Di căn xa gặp ở thể nang nhiều hơn thể nhú. Di căn xa làm tăng tỷ lệ bệnh nhân tử vong tới 75% trong ung thư thể nang và thể tế bào Hurthle, trong đó 82% tử vong trong vòng 5 năm.
-Thể mô bệnh học: Hầu hết ung thư tuyến giáp đều xuất phát từ tế bào biểu mô và do đó thuộc loại ung thư biểu mô. Đa số bệnh nhân ung thư tuyến giáp thể biệt hóa có tiên lượng tốt nếu được chẩn đoán và điều trị sớm. Theo nhiều báo cáo, thời gian sống sau 10 năm của ung thư tuyến giáp thể nhú là 95%, thể nang là 80%. Ung thư tuyến giáp thể không biệt hoá chiếm khoảng 15%, chủ yếu ở người lớn tuổi, tiến triển nhanh và/ hay di căn xa, tiên lượng xấu.
2. Phân nhóm nguy cơ
Hiệp hội phòng chống ung thư Hoa Kỳ đưa ra một số yếu tố tiên lượng trong ung thư giáp trạng. Nếu có 1 trong số các yếu tố này bệnh nhân sẽ được chỉ định phẫu thuật cắt giáp toàn bộ: Tuổi <15 hoặc >45 tuổi; U kích thước >4cm; u xâm lấn qua vỏ bao tuyến giáp; di căn hạch; di căn xa; tiền sử tia xạ vùng cổ; đa u, hoặc có tổn thương bên đối diện hoặc thể mô học tiên lượng xấu.
Hệ thống MACIS ra đời sau 1 nghiên cứu lớn của Mayoclinic công bố năm 1994 được sử dụng một cách rộng rãi nhất.
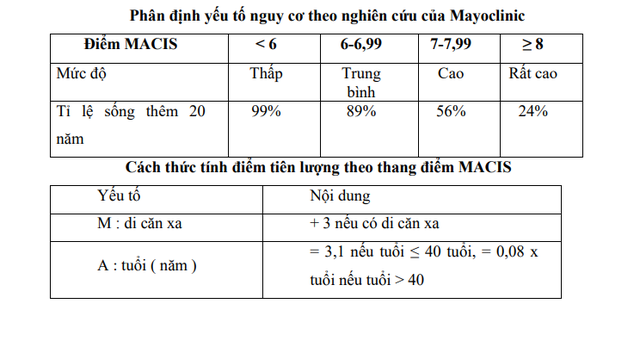
3.Theo dõi sau điều trị
Khám lâm sàng: phát hiện tái phát u, hạch, các dấu hiệu của di căn xa
- Cận lâm sàng:
-
Xét nghiệm FT3, FT4, TSH, Tg huyết thanh
-
Đối với thể tủy xét nghiệm calcitonin và CEA
-
Chụp X-quang phổi phát hiện di căn
-
Siêu âm phần mềm vùng cổ và xạ hình tuyến giáp với I131
-
Trong trường hợp với bệnh nhân Tg ở mức cao > 10ng/ml. Xạ hình tuyến giáp, khám lâm sàng, siêu âm và CT Scan không phát hiện tổn thương tái phát, di căn có thể được chỉ định chụp PET-CT với 18F-FDG.
Tóm lại: Tiên lượng của ung thư tuyến giáp là rất tốt, đặc biệt là ở những bệnh nhân dưới 45 tuổi và có u kích thước nhỏ. Tuy vậy, bệnh nhân có thể sống trong thời gian dài mặc dù vẫn có tâm lý nặng nề là người mang bệnh ung thư. Một điều cũng rất quan trọng nữa là bệnh nhân cần phải phối hợp với bác sĩ để theo dõi chặt chẽ sau khi điều trị. Theo dõi định kỳ là cần thiết đối với tất cả các bệnh nhân ung thư tuyến giáp bởi vì bệnh có thể tái phát sau điều trị.
Tham khảo thêm thông tin bài viết: 4 dấu hiệu ung thư tuyến giáp cần chú ý.
-

Cách thoa kem chống nắng đúng cách
Bạn không phải là người duy nhất bị cháy nắng dù đã dành thời gian thoa kem chống nắng. Các chuyên gia khuyên bạn nên thoa kem chống nắng hàng ngày, nhưng không phải lúc nào cũng cung cấp hướng dẫn sử dụng đúng cách.
-

3 cách ăn quả lựu tốt nhất giúp chống lão hóa
Quả lựu từ lâu được xem là thực phẩm hỗ trợ làm đẹp da nhờ giàu chất chống oxy hóa. Các hoạt chất này giúp bảo vệ tế bào, làm chậm lão hóa, nên lựu được ứng dụng rộng rãi trong mỹ phẩm và thực phẩm chức năng.
-

Rối loạn tiêu hóa ở người cao tuổi
Khi tuổi thọ trung bình ngày càng tăng, điều quan trọng cần phải chú trọng là những thay đổi của cơ thể khi quá trình lão hóa bắt đầu. Những thay đổi về đường tiêu hóa ở người cao tuổi rất là phổ biến, dẫn đến rối loạn tiêu hóa. Một số rối loạn tiêu hóa là do sinh lý, còn lại là do bệnh lý của người cao tuổi ảnh hưởng tới hệ tiêu hóa.
-

Cách dùng rau mồng tơi chữa lành da mụn trứng cá
Mồng tơi không chỉ là loại rau quen thuộc trong những bát canh giải nhiệt ngày hè mà còn là nguồn dưỡng chất tốt cho làn da. Với đặc tính mát, chứa nhiều chất nhầy và vitamin, mồng tơi từ lâu đã được sử dụng như một phương thuốc tự nhiên để hỗ trợ làm dịu làn da trứng cá.
-

Dinh dưỡng hỗ trợ trí nhớ trong mùa thi
Mùa thi cử luôn là giai đoạn căng thẳng, đòi hỏi sự nỗ lực bền bỉ và khả năng tập trung cao độ từ các sĩ tử. Trong bối cảnh áp lực học tập đè nặng, bộ não cơ quan điều khiển thầm lặng của mỗi người buộc phải hoạt động với cường độ liên tục. Để giúp các em vượt qua thử thách này với sự minh mẫn và hiệu suất tối ưu, Viện Y học ứng dụng Việt Nam sẽ chia sẻ thông tin về dinh dưỡng khoa học, cung cấp đủ dinh dưỡng để bảo vệ sức khỏe trí não lâu dài.
-

8 thói quen hàng ngày có thể giúp bạn đi vệ sinh đều đặn hơn
Mặc dù việc đi đại tiện đều đặn hỗ trợ sức khỏe hệ tiêu hóa và sức khỏe tổng thể, nhưng việc đi đại tiện theo một lịch trình đều đặn có thể là một thách thức. Tuy nhiên, việc tuân theo các thói quen giúp cải thiện độ đặc của phân, thiết lập thời gian đi vệ sinh đều đặn và thúc đẩy quá trình làm rỗng ruột có thể hỗ trợ việc đi đại tiện đều đặn hơn.
-

Thời điểm 'vàng' uống nước dừa làm đẹp da
Nước dừa từ lâu được biết đến là một loại nước giải khát tự nhiên tuyệt vời, nhưng ít ai biết rằng đây còn là một kho tàng dưỡng chất cho vẻ đẹp của làn da.
-

Thời tiết nắng nóng ảnh hưởng thế nào tới sức khỏe con người?
Nắng nóng không chỉ đơn thuần là một sự khó chịu khi ở ngoài trời – đó còn là một mối nguy hiểm sức khỏe nghiêm trọng. Trên thực tế, sốc nhiệt là nguyên nhân hàng đầu gây tử vong liên quan đến thời tiết trên toàn thế giới. Khi biến đổi khí hậu khiến nhiệt độ tăng cao và các đợt nắng nóng xuất hiện thường xuyên hơn, số lượng người phải tiếp xúc với nhiệt độ cực cao đang tăng lên mỗi năm.