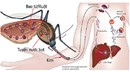
Biến chứng của xuất huyết dưới nhện
Có 4 biến chứng chính của xuất huyết dưới nhện, bao gồm co thắt mạch, não úng thủy, co giật và tái chảy máu.
Biến chứng của xuất huyết dưới nhện
Xuất huyết dưới nhện, hay còn gọi là chảy máu dưới màng nhện (SAH) là một tình trạng cấp cứu, xuất hiện đột ngột và có thể đe dọa đến tính mạng khi máu tràn ra từ một động mạch trong não gây tổn thương nặng nề đến toàn bộ cấu trúc não.

Chỉ khoảng 1/3 số bệnh nhân xuất huyết dưới nhện có kết quả tốt sau khi điều trị tích cực. Phần lớn các trường hợp, xuất huyết dưới nhện có thể dẫn đến một loạt những vấn đề nặng nề. Người bị xuất huyết dưới nhện luôn được theo dõi ở phòng hồi sức cấp cứu ngay từ khi nhập viện.
Có 4 biến chứng chính của xuất huyết dưới nhện. Những biến chứng này bao gồm co thắt mạch, não úng thủy, co giật và tái chảy máu.
Co thắt mạch sau xuất huyết dưới nhện
Thuật ngữ co thắt mạch có nghĩa là mạch máu trong não co lại và nhỏ đi, giảm hoặc đôi khi dừng cấp máu cho các phần của não. Hậu quả là dẫn đến đột quỵ.
Co thắt mạch thường xảy ra 7 đến 10 ngày sau khi chảy máu lần đầu. Do co mạch khó điều trị nếu xảy ra, việc quan trọng nhất của chăm sóc tại bệnh viện là dự phòng tình trạng này xuất hiện. Thuốc huyết áp như nimodipine làm giảm hậu quả do co mạch, mặc dù không làm giảm nguy cơ tiến triển co mạch lúc ban đầu.
Lượng máu trong cơ thể quá ít cũng liên quan đến nguy cơ co mạch, chính vì thế bệnh nhân được truyền đủ dịch qua tĩnh mạch để duy trì thể tích máu trung bình. Những kĩ thuật thử nghiệm khác cho việc dự phòng co mạch bao gồm dùng thuốc statin.
Những người bị xuất huyết dưới nhện được theo dõi chặt chẽ những biểu hiện co mạch bằng kiểm tra thường xuyên các dấu hiệu thần kinh. Nếu kết quả thử nghiệm đột nhiên xấu đi, điều này có nghĩa là co mạch đang diễn ra. Sử dụng những kĩ thuật như Doppler xuyên sọ cũng là một trong những phương pháp kiểm tra tình trạng co mạch.
Đề điều trị co mạch, huyết áp được giữ ở mức cao, trừ khi bệnh nhân đã bị tăng huyết áp hoặc bệnh tim mạch chống chỉ định với cách tiếp cận này.
Nếu co mạch vẫn tiếp tục sau khi đã áp dụng điều trị làm tăng huyết áp, những sự lựa chọnchuyên sâu hơn như tạo hình mạch (mở mạch máu bằng catheter đi qua hết mạch máu) hoặc sử dụng catheter để tiêm thuốc trực tiếp vào điểm hẹp có thể được sử dụng.
Não úng thủy
Đôi khi cục máu đông hình thành từ xuất huyết dưới nhện có thể bị nghẽn ở một trong những điểm lưu thông của dịch não tủy. Bình thường dịch não tủy được sản xuất ở não thất và sau đó đi qua những lỗ nhỏ chảy xuống tủy sống. Nếu những lỗ này bị tắc, dịch nào tủy không thể thoát ra ngoài. Hậu quả là tăng áp lực trong não thất, dẫn đến não úng thủy. Tăng áp lực nội sọ sẽ lan tỏa khắp não và hộp sọ.
Tăng áp lực nội sọ có thể dẫn đến giảm nhận thức và hôn mê. Nếu không được điều trị, não có thể tụt kẹt, dẫn đến tử vong. Để tránh tăng áp lực, kỹ thuật chọc dịch não tủy có thể được áp dụng để dẫn lưu dịch nào tủy ra ngoài.
Co giật
Máu xuất huyết có thể tràn ra và kích thích vỏ não và dẫn đến co giật. Tuy nhiên, chỉ một số nhỏ phần trăm số bệnh nhân xuất huyết dưới nhện bị động kinh. Bác sĩ có thể cân nhắc sử dụng thuốc dự phòng chống động kinh ngay lập tức sau khi chảy máu. Nhưng việc sử dụng kéo dài thuốc này do các nguy cơ về tác dụng phụ.
Tái chảy máu
Sau xuất huyết dưới nhện, nguy cơ tái chảy máu tái phát là từ 3-13% trong vòng 24 giờ đầu, theo một nghiên cứu công bố năm 2012 trên trang Stroke. Khám lâm sàng thần kinh thường xuyên và chụp CT theo từng thời điểm, đặc biệt ngay sau lần xuất huyết đầu tiên có thể giúp phát hiện tái chảy máu.
Để tránh tái chảy máu, các điểm phình mạch có nguy cơ cao gây chảy máu ở não phải được xử lý kịp thời.
Bên cạnh bốn biến chứng chính của xuất huyết dưới nhện, thật không may, vẫn có một số nguy cơ tiềm ẩn khác cần được chăm sóc tích cực. Huyết khối sâu ở chân, hạ natri huyết và nhiễm trùng bệnh viện cũng phải được dự phòng.
Sống sót qua chảy máu ban đầu chỉ là một phần của thách thức của xuất huyết dưới nhện. Để hạn chế tối đa các biến chứng của xuất huyết dưới nhện, cần có chế độ chăm sóc rất tích cực của cán bộ y tế và nhất là sự hợp tác chặt chẽ của bạn với cán bộ y tế.
Tham khảo thêm thông tin tại bài viết: Dự phòng đột quỵ do xuất huyết
-

3 lợi ích bất ngờ khi tăng số bước đi bộ mỗi ngày trong 3 tháng
Đi bộ là một trong những hình thức vận động đơn giản và dễ duy trì nhất. Chỉ cần tăng số bước mỗi ngày và duy trì đều đặn trong vài tháng, cơ thể đã có nhiều thay đổi tích cực từ vóc dáng, năng lượng đến tinh thần.
-

5 mùi hương có thể giúp tăng cường năng lượng và sự tỉnh táo của bạn trong mùa thi
Việc ăn uống rõ ràng có thể giúp tăng cường năng lượng nhưng chỉ cần ngửi mùi một số loại thực phẩm cũng có tác dụng tương tự. Những thực phẩm này chứa các hợp chất giúp não bộ tỉnh táo hơn, cải thiện tâm trạng và khả năng nhận thức trong mùa thi cử. Tuy nhiên, tác dụng này không giống như caffeine hay việc tiêu thụ calo.
-

Bữa sáng với trứng luộc và cà phê có giúp giảm cân?
Trứng luộc và cà phê là bữa sáng quen thuộc trong thực đơn giảm cân nhờ cảm giác gọn nhẹ, ít calo, tiện lợi. Tuy nhiên, liệu bộ đôi này có thực sự giúp kiểm soát cân nặng hiệu quả hay không?
-

Đồng hành cùng con trên phổ tự kỷ: Nhận thức đúng để yêu thương và phát triển
Dù nhận thức về Rối loạn phổ tự kỷ (ASD) đang ngày càng lan tỏa, nhưng xã hội vẫn tồn tại nhiều định kiến và sự kỳ thị với trẻ tự kỷ. Để xây dựng môi trường sống công bằng và giúp trẻ tự kỷ phát huy tiềm năng, việc thấu hiểu đúng bản chất là vô cùng cần thiết. Viện Y học ứng dụng Việt Nam sẽ đồng hành cùng gia đình thông qua việc cung cấp cái nhìn toàn diện và các giải pháp thiết thực để trẻ tự tin hòa nhập cộng đồng.
-

Cách ăn xoài giúp da sáng, mắt khỏe vào mùa hè
Xoài là loại trái cây quen thuộc của mùa hè với vị ngọt thơm, lượng vitamin phong phú. Không chỉ giúp cơ thể bổ sung năng lượng trong ngày nóng, xoài còn chứa nhiều dưỡng chất liên quan đến sức khỏe làn da và đôi mắt.
-

6 tác dụng phụ tiềm ẩn khi dùng melatonin mỗi ngày
Thuốc bổ sung melatonin được sử dụng rộng rãi như một loại thuốc hỗ trợ giấc ngủ, nhưng chúng có thể gây đau đầu, chóng mặt và buồn nôn. Mặc dù melatonin nhìn chung được coi là an toàn, nhưng dùng quá liều có thể dẫn đến các tác dụng phụ không mong muốn.
-

Uống cà phê tác động như thế nào đến cơ bắp?
Không chỉ là thức uống khởi đầu ngày mới quen thuộc, cà phê còn mang lại những lợi ích bất ngờ đối với cơ bắp.
-
Giải mã hệ sinh thái vi sinh vật khoang miệng
Chúng ta thường nghe nhiều về hệ vi sinh đường ruột, nhưng ít ai biết rằng trong khoang miệng cũng tồn tại một "hệ sinh thái" phức tạp không kém.